El mundo cambia tan rápidamente, que las personas que dicen "esto no se puede hacer", chocan enseguida con alguien que ya lo está haciendo"
Página dedicada a Fisioterapeutas y Estudiantes del Área.

martes, 31 de mayo de 2011
viernes, 27 de mayo de 2011
Entrenamiento Muscular Inspiratorio
Hablando hoy con una colega del área de la Fisioterapia Pulmonar, me recordé de una frase que dice que "lo que no se usa se pierde", pues bien el cerebro usa ese mismo mecanismo, lo que no se usa diariamente el cerebro lo olvida para dejar espacio a lo nuevo. Hoy hablando con dicha persona me recordé de ciertas cosas (gracias a Dios no se me habían olvidado todavía) y asociando la conversación con el área en que me formé hace poco con respecto a la actividad física relacionada con mi maestría, desempolvé un poco los conocimientos y busqué otros nuevos, que comparto aquí, porque sé que es del conocimiento de pocos el uso de los ENTRENADORES RESPIRATORIOS en nuestro día a día, sin embargo, son un gran aliado en nuestra profesión, pues si leemos lo que viene a continuación, veremos que los mismo tienen uso no sólo en la población con problemas respiratorios sino hasta en las personas sanas, en los músicos, en los deportistas y en cualquiera que quiera tener o mantener una buena capacidad aeróbica funcional, tomando en cuenta que se ha demostrado que un sistema respiratorio sin entrenar se limita tan sólo al uso del 64% del consumo máximo de oxígeno durante actividades submáximas (no exigen del 100% de la capacidad funcional como por ejemplo una prueba de esfuerzo máximo).
Si bien cualquier ejercicio físico aumenta o mantiene la aptitud física y la salud en general, a menudo es practicado para fortalecer los músculos, el sistema cardiovascular, y para perfeccionar las aptitudes atléticas. Sin embargo, este no proporciona un estímulo de entrenamiento a los músculos inspiratorios.
Varios estudios indican que hasta los atletas que se encuentran en excelente forma pueden beneficiarse de un mejoramiento superior de los músculos inspiratorios, lo cual proviene del entrenamiento con un dispositivo respiratorio. Eolos proporciona un estímulo único a los músculos inspiratorios, así como a los más pequeños músculos vocales accesorios. Este estímulo no puede ser producido sin imponer una carga externa a la inhalación. Entrenando con un dispositivo respiratorio como Eolos, proporciona más capacidad y resistencia a los músculos respiratorios.
Hay que recordar que Los músculos que trabajan duro durante el ejercicio necesitan más oxígeno, por lo que más sangre se bombea por todo el cuerpo, recogiendo más CO2 de los músculos, para expulsarlo de los pulmones al exhalar, y recogiendo más oxígeno para entregar a los músculos. Cuando la demanda de energía de los músculos respiratorios excede el suministro, la energía almacenada en los músculos se agota y la fuerza de contracción disminuye. La fatiga de los músculos inspiratorios por lo general provoca un aumento de la ventilación respiratoria y por minuto, y a veces puede resultar en una reducción en lugar de un aumento del motor de salida a los músculos respiratorios. La debilidad experimentada puede ser contrarrestada con un entrenamiento respiratorio adecuado.
 Los entrenadores de la respiración de segunda generación nacieron en USA a raíz de una serie de estudios científicos realizados por varias universidades sobre los efectos de los dispositivos entrenadores de la respiración, por ejemplo: "Clinical applications of Inspiratory Muscle Training" de la Dra. Allison Mc Connello en marzo de 1992, o "el influyente "Robin Hood for the lungs? A respiratory metaboreflex that 'steals' blood flow from locomotor muscles", del Dr. Douglas R. Seals, department of Kinesiology and applied Physiology, University of Colorado at Boulder, 2001). A raíz de estos estudios descubrieron que la forma más eficaz de entrenar los músculos involucrados en la respiración era mediante entrenadores de la respiración, de hecho la mera utilización de estos músculos durante cualquier entrenamiento deportivo (por intenso que sea) no es suficiente para su entrenamiento, sólo los utiliza pero no entrena. También se descubrió que el entrenamiento realmente eficaz era el de los músculos inspiratorios (ver " Robin Hood for the lungs." [leer aquí]), en contraposición a lo que se hacía hasta el momento con el entrenamiento casi exclusivo de los músculos espiratorios (hinchado de globos.etc). Algunos de estos entrenadores entrenan ambas acciones en una misma respiración, ya que aparte del entrenamiento inspiratorio, el entrenamiento de los músculos de la espiración es también vital en campos como las artes escénicas, con los instrumentistas de viento o cantantes por ejemplo.
Los entrenadores de la respiración de segunda generación nacieron en USA a raíz de una serie de estudios científicos realizados por varias universidades sobre los efectos de los dispositivos entrenadores de la respiración, por ejemplo: "Clinical applications of Inspiratory Muscle Training" de la Dra. Allison Mc Connello en marzo de 1992, o "el influyente "Robin Hood for the lungs? A respiratory metaboreflex that 'steals' blood flow from locomotor muscles", del Dr. Douglas R. Seals, department of Kinesiology and applied Physiology, University of Colorado at Boulder, 2001). A raíz de estos estudios descubrieron que la forma más eficaz de entrenar los músculos involucrados en la respiración era mediante entrenadores de la respiración, de hecho la mera utilización de estos músculos durante cualquier entrenamiento deportivo (por intenso que sea) no es suficiente para su entrenamiento, sólo los utiliza pero no entrena. También se descubrió que el entrenamiento realmente eficaz era el de los músculos inspiratorios (ver " Robin Hood for the lungs." [leer aquí]), en contraposición a lo que se hacía hasta el momento con el entrenamiento casi exclusivo de los músculos espiratorios (hinchado de globos.etc). Algunos de estos entrenadores entrenan ambas acciones en una misma respiración, ya que aparte del entrenamiento inspiratorio, el entrenamiento de los músculos de la espiración es también vital en campos como las artes escénicas, con los instrumentistas de viento o cantantes por ejemplo. También se descubrió en los estudios mencionados que durante ejercicio intenso, el aporte de sangre (y así el reparto de oxigeno) a las extremidades ejecutantes es inversamente proporcional al trabajo respiratorio. En otras palabras, si la inhalación es más dura por la carga de respiración con una resistencia añadida, el flujo de sangre a la extremidad actuante es menor.
También se descubrió en los estudios mencionados que durante ejercicio intenso, el aporte de sangre (y así el reparto de oxigeno) a las extremidades ejecutantes es inversamente proporcional al trabajo respiratorio. En otras palabras, si la inhalación es más dura por la carga de respiración con una resistencia añadida, el flujo de sangre a la extremidad actuante es menor.
En contraste, si la inhalación es asistida usando un ventilador, el aporte de oxígeno a la extremidad se incrementa. Es mas, el aporte extra de oxígeno a la extremidad se usa para optimizar el máximo poder de dicha extremidad.
Todo esto nos dice que los músculos respiratorios son capaces de robar sangre a los músculos locomotores, y así empeorar la actuación. Eso nos dice que a mejores músculos respiratorios, mejor respuesta general de los músculos.
Uso y sus beneficios de los entrenadores de la respiración:
 Estos entrenadores funcionan por entrenamiento por resistencia, al igual que unas pesas, pero para los músculos involucrados en la respiración. El entrenamiento consiste en largas inspiraciones y espiraciones a través del dispositivo, cada usuario con un nivel de resistencia adecuado a su estado y forma física.
Estos entrenadores funcionan por entrenamiento por resistencia, al igual que unas pesas, pero para los músculos involucrados en la respiración. El entrenamiento consiste en largas inspiraciones y espiraciones a través del dispositivo, cada usuario con un nivel de resistencia adecuado a su estado y forma física.
Están diseñados para los ámbitos del deporte, artes escénicas (en especial instrumentistas de viento y cantantes), y afecciones varias de salud, aunque puede encontrar beneficio de su uso prácticamente cualquier persona. Sus efectos mas remarcables son una mejora en la resistencia física (al aumentar la resistencia respiratoria), potencia pulmonar, y bienestar general. Básicamente el entrenador lo que hace es reproducir los efectos de un entrenamiento en altura, pero con la belleza de poder entrenarse en cualquier lugar y en cualquier momento.
Para este entrenamiento respiratorio se utilizan las pautas marcadas por los estudios en universidades. Se han descrito beneficios desde los 90 segundos diarios pero lo más aconsejable serían dos sesiones de 5 minutos al día durante las primeras semanas. Un muy buen entrenamiento es de dos sesiones diarias de 10 minutos. Resultados, en dos semanas ya se notan resultados significativos, y en un mes se pueden conseguir prácticamente resultados plenos.
Algunas conclusiones de estudios científicos basado en lo anterior:
- el entrenamiento respiratorio aumentó significativamente el tiempo de resistencia de los músculos respiratorios
- los sujetos sometidos a entrenamiento respiratorio habían perdido la sensación de falta de aliento
- las concentraciones de lactato en la sangre se redujeron durante el ejercicio pos-entrenamiento
Boutellier et al.
“la reducción de la concentración sanguínea de lactato muy probablemente se produjo por una mejor captación del lactato por los músculos respiratorios entrenados.”
(1998, Med Sci Sports Exerc 1998, Eur Jour Appl Physiol 1999)
Varios estudios demuestran que el EMI (entrenamiento muscular inspiratorio) puede mejorar las siguientes condiciones:
- Fatiga
- Enfisema
- Bronquitis
- Fibrosis Quística
- Enfermedades Neuromusculares
- Apnea del Sueño
- Asma
- Bronquiectasia
- Problemas relacionados con el sistema cardiovascular
En una próxima entrada comentaré sobre el TheraPEP...que es de uso más clínico.
Referencias:
HARMS, C. A., BABCOCK, M. A., MCCLARAN, S. R., PEGELOW, D. F., NICKELE,
G. A., NELSON, W. B. & DEMPSEY, J. A. (1997). Journal of Applied
Physiology 82, 1573-1583.
HARMS, C. A., WETTER, T. J., MCCLARAN, S. R., PEGELOW, D. F.,
NICKELE, G. A., NELSON, W. B., HANSON, P. & DEMPSEY, J. A.
(1998).Journal of Applied Physiology 85, 609-618. HARMS, C. A.,
WETTER, T. J., ST CROIX, C. M., PEGELOW, D. F. & DEMPSEY, J. A.
(2000).Journal of Applied Physiology 89, 131-138. ROWELL, L. B. (1997).
Clinical and Experimental Pharmacology and Physiology 24, 117-125.
SHEEL, A. W., DERCHAK, P. A. MORGAN, B. J., PEGELOW, D. F., JACQUES,
A. J. & DEMPSEY, J. A. (2001). Journal of Physiology 537, 277-289.
ST CROIX, C., MORGAN, B., WETTER, T. & DEMPSEY, J. (2000). Journal
of Physiology 529, 493-504
miércoles, 25 de mayo de 2011
lunes, 23 de mayo de 2011
Anatomía, base de la Electroestimulación.
En cuanto a lo que electroterapia se trate hay más mitos y errores que verdades. No voy ahondar en las razones por las cuales hago esta entrada (si quieres tener una idea del porqué, lee esta entrada ). Simplemente lo resumo a que existen al menos 5 maneras de colocar los electrodos según los objetivos que se quieren cumplir, y para ello es necesario saber de la anatomía, principalmente lo que tiene que ver con los dermatomas, miotomas y esclerotomas, para al menos tener un acercamiento a las técnicas de colocación correcta. Por eso dejo una imagen bien ilustrativa e informativa para que no queden dudas de dónde se colocan dependiendo de la técnica a usar sin contar la importancia de la colocación de las polaridades según lo que se quiere buscar, pero eso es otro tema y algo ambiguo. Por ahora basta tener en cuenta ésto que es lo más básico
Así mismo dejo de una vez un cuadro donde se explican los diferentes motivos por los cuales la aplicación del TENS no funciona, ya que está evidenciado que el TENS SI FUNCIONA y no es placebo, es uno de los pocos GOLD STANDART que tiene la Fisioterapia en conjunto con el ULTRASONIDO en una de sus aplicaciones que también tiene un nivel A1 según la Fisioterapia basada en evidencia.
Aclaro que la FBE tiene su doble filo, por eso ser CRÍTICO ante lo que se lee, es una habilidad necesaria para que esta perspectiva funcione, como siempre he dicho, todos los extremos son malos y no hay que olvidar que la FPE tiene 3 componentes, lamentablemente por alguna razón la mayoría se deja llevar sólo por uno de ellos, pero bueno, eso es arena de otro costal. EL objetivo de esta entrada es otro y es aprender a usar mínimamente de forma correcta la electroterapia, pues no sólo depende de la colocación de los electrodos sino de una PRESCRIPCIÓN detallada de los diferentes parámetros.
(Imágenes de Estimulación Eléctrica y Neuromuscular, 2010.)
(Imágenes de Estimulación Eléctrica y Neuromuscular, 2010.)
viernes, 20 de mayo de 2011
Formación del Plexo Lumbar. Vídeo Muy Didáctico
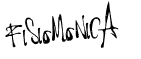
Pronóstico, Evaluación y Rehabilitación del Ictus, FBE
El día de ayer hice un entrada sobre la Rehabilitación del Ictus basada en la evidencia y cuya mayor referencia proviene de un artículo publicado este mes en la revista Lancet (Leer aquí). Igualmente se han hecho 2 entradas más sobre el tema y que están citadas en el post de ayer y desde ahí se puede acceder a ellas, una relacionada sobre un manual de rehabilitación en el Ictus y la otra es sobre el uso de la electroterapia en el hombro doloroso del hemipléjico . En esta oportunidad dejo un artículo bien interesante sobre la evaluación y pronóstico, totalmente en español y con valiosa información.
(PD: sé que el factor de impacto de una revista es importante, pero no significa que en otras revistas quizás de más bajo perfil no haya buena información. Esta revista no es el BJM o Lancet, o Stroke, pero es un muy buen artículo para ubicarnos en el marco teórico de esta condición de salud. Como dicen por ahí "todos los extremos son malos" así que existen puntos medios que también sirven para sacar buena información si se sabe evaluar correctamente el artículo más allá del nombre de la revista donde se publicó.)
jueves, 19 de mayo de 2011
Ictus y la Rehabilitación bajo la FBE
El accidente cerebrovascular es común, grave y discapacitante problema mundial de salud, y la rehabilitación es una parte importante del cuidado del paciente. Hay evidencia para apoyar las unidades de rehabilitación de ictus bien coordinadas multidisciplinarias. Opciones de tratamiento potencialmente beneficiosos para la recuperación motora del brazo incluyen la restricción de la terapia inducida por el movimiento y la robótica. Las intervenciones prometedoras que podrían ser beneficiosos para mejorar los aspectos de la marcha incluyen entrenamiento físico, la terapia de alta intensidad, y el entrenamiento de tarea repetitiva que también puede mejorar las funciones de transferencia. La terapia ocupacional puede mejorar las actividades de la vida diaria, sin embargo, la información sobre el efecto clínico de diversas estrategias de rehabilitación cognitiva y las estrategias para la afasia y disartria es escasa. Varios estudios de prácticas de rehabilitación y de terapias novedosas (por ejemplo, la terapia con células madre, la estimulación magnética transcraneal repetitiva, la realidad virtual, robótica terapias, y el aumento de drogas) están llevando a cabo para informar a la práctica futura.
The Lancet. 2011; 377:1693-702.
Siguiendo con la visión de la práctica basada en evidencia, comparto un interesante artículo publicado en Lancet, sobre la Rehabilitación en el Ictus, bajo la MBE o en este caso bajo la FBE. Lo anterior es el resumen del artículo. A continuación encontrarán una traducción resumida de los aspectos más importantes realizado por Lázaro Texieira, sin embargo, los invito a aquellos que no manejan el inglés se tomen un tiempo para traducir el artículo pues realmente es muy interesante TODO EL CONTENIDO. Pero por no dejar sin el conocimiento a quien no tiene ni tiempo (o ganas) a aquí les dejo la traducción.
Cabe recordar que hay otras entradas relacionadas con la Enfermedad Cerebro-Vascular y su manejo según la FBE: aquí y aquí
Resumen:
Tratamos de hacer un esquema a amistoso con las principales recomendaciones que deben servir de base para el excelente servicio a los pacientes con secuelas de ictus , para enseñar a las áreas de salud responsable del cuidado de estos pacientes, la estructuración de los servicios especializados deelaboración de lineamientos y políticas en los propios sujetos, y la educación continua para los profesionales involucrados en el tema.
El efecto de accidente cerebrovascular en las personas en términos de patología (diagnóstico, la enfermedad), la condición (signos y síntomas), limitaciones en la actividad (discapacidad), y la restricción de participación (restricciones) son descritas por la Clasificación Internacional de Funcionamiento (ICF).
Los autores afirman que los beneficios de la atención multidisciplinaria en el contexto de las unidades de ictus es bien sabido, cuando hay un algoritmo de evaluación cíclica, la fijación de objetivos, la intervención para lograr los objetivos y las reevaluaciones, y que la rehabilitación debe comenzar tan pronto como sea posible preferentemente a través de un enfoque intensivo.
Basado en el estudio anterior, se resume la evidencia acerca de los métodos complejos de rehabilitación, o servicios prestados por los terapeutas con las recomendaciones de acuerdo a los símbolos de abajo.
CATEGORÍAS DE RECOMENDACIONES:
RECOMENDACIÓN: Se recomienda el uso de una proporción sustancial de pacientes después del accidente cerebrovascular.
USO DE SELECCIONADOS: puede ser considerada en pacientes seleccionados o en circunstancias específicas.
NO MENCIONADOS: no hay recomendaciones específicas.
NO RECOMENDADO: no se recomienda para uso rutinario (fuera del contexto del juicio original).
GRADOS DE RECOMENDACIÓN:
A = Basado en información de los ensayos aleatorios clínicos sólidos y se aplica en la población objetivo clínico.
B = Basado en información menos robusto (estudios experimentales).
C = Consenso de opinión de los expertos o
Probablemente características beneficiosas o beneficioso:
- Multidisciplinario unidades de ictus (con fisioterapeutas, terapeutas ocupacionales, enfermeras, psicólogos, médicos y trabajadores sociales, con reuniones periódicas y el trabajo coordinado), por la independencia de la mejora (RECOMENDADO, A);
- Alta hospitalaria temprana con casa multidisciplinarios para promover la independencia (RECOMENDADO, A);
- La terapia física, terapia ocupacional o del servicio multidisciplinario, todos en casa, para la mejora de la ADL hasta un año después del accidente cerebrovascular (RECOMENDADO, A, B);
- Los servicios de rehabilitación (clínicas, hospitales de atención ambulatoria de día por el personal de salud) para mejorar la ADL (USO EN ALGUNOS, A, B)
- La terapia ocupacional para mejorar la ADL en el hogar (RECOMENDADO, A) o externo (RECOMENDADO, A, B);
- Los servicios de rehabilitación, estancia de larga duración para mejorar la ADL (o NO MENCIONADOS EN EL USO DE SELECCIONADOS, B)
________________________________________
Recursos con un beneficio incierto:
- Proporcionar información para mejorar la inteligencia y la independencia (RECOMENDADO, A)
- Discurso de la terapia para la afasia y disfagia (RECOMENDADO, B)
- La terapia cognitiva (OT o psicólogo) para la negligencia espacial (NO MENCIONADOS O USO DE SELECCIONADOS, B)
- La terapia física, terapia ocupacional o del servicio multidisciplinario, todos en casa, para mejorar la ADL después de un año después del accidente cerebrovascular (USO EN SELECCIONADOS, B, C);
- Formación de los cuidadores para mejorar la independencia y la participación (no especificado).
- Documentación de la planificación integrada formal para promover la eficiente y coordinada, la atención interdisciplinaria a los pacientes, para mejorar la independencia (NO SE RECOMIENDA EL USO O DE SELECCIONADOS, B).
_________________________________________________________
Recursos desconocidos en vigor:
- La terapia cognitiva de déficit de atención (B), la memoria (C), apraxia del motor (B, C) (NO MENCIONADOS O USO DE ALGUNOS);
- Intervención de los trastornos de la percepción (NO MENCIONADOS O USO DE ALGUNOS, C);
- La terapia ocupacional para el deterioro cognitivo (O NO MENCIONADOS EN ALGUNOS USO, C);
- La atención domiciliaria para la mejora de las extremidades superiores (sin especificar);
- La terapia del habla para la apraxia del habla y la disartria (RECOMENDADO, C);
- Establecimiento de metas específicas, medibles y dependiente del tiempo para guiar el tratamiento (o recomendados mencionados NO, C);
- Comportamiento de la terapia para la incontinencia urinaria (RECOMENDADO, C)
- Evaluación de su casa tras el alta (USO EN ALGUNOS, C)
_________________________________________________________________________
Ahora se resume la evidencia para los tratamientos específicos:
Beneficiosos o potencialmente beneficiosas características:
Para la extremidad superior
- La terapia para la disfunción inducida por restricción de la extremidad superior y mejora la función motora (USO EN ALGUNOS, A, B)
- Formación para el miembro superior asistida por robot (USO EN ALGUNOS, A, B)
Para la extremidad inferior
- Ejercicios de suelo orientada a tareas (RECOMENDADO, A)
- Formación de cardio distancias nadir (RECOMENDADO, A)
- Formación de las tareas repetidas a la velocidad al caminar y transferencias (RECOMENDADO, A, B)
- Formación de una velocidad de la cinta depende de la velocidad al caminar y la distancia (usando seleccionado A, B)
- La terapia de alta intensidad para la mejora de la marcha (RECOMENDADO, B)
- Formación de la marcha asistido por aparatos electromecánicos (USO EN ALGUNOS, B)
Recursos con un beneficio incierto:
Para la extremidad superior
- Formación para la cooperación bilateral función del miembro superior del motor (NO MENCIONADOS O USO DE SELECCIONADOS, B)
- Mental de la práctica de la función del miembro superior (USO EN SELECCIONADOS, B, C)
- La terapia y la tarea de capacitación de alta intensidad para la función de repetir las extremidades superiores (RECOMENDADO O NO RECOMENDADO, B)
- La estimulación eléctrica para el funcionamiento del motor (no se menciona, NO SE RECOMIENDA EL USO O DE SELECCIONADOS, B)
- La biorretroalimentación EMG para la función del miembro superior (NO SE RECOMIENDA EL USO O DE ALGUNOS, A, B)
- Espejo Terapia de la parte superior (o inferior), inducida por la terapia de contención para la función de la mano (USO EN ALGUNOS, A, B)
- EMG biofeedback o estimulación eléctrica para la función de la mano (o NO SE RECOMIENDA NO MENCIONADO, B)
- Función de la mano robótica (USO EN SELECCIONADOS, B)
Para la extremidad inferior:
- Pistas exteriores (auditiva) para mejorar el ritmo de la marcha (NO MENCIONADOS O USO DE SELECCIONADOS, B)
- Biofeedback (fuerza y posición) para mantener el equilibrio y la función de la pierna (NO SE RECOMIENDA EL USO O DE SELECCIONADOS, B);
- Plataforma móvil para mantener el equilibrio o la función de la pierna (no mencionado O USO DE SELECCIONADOS, B)
- Formación en una cinta y apoyo del peso corporal para caminar (USO EN SELECCIONADOS, B)
- Los primeros movimientos para la movilidad (RECOMENDADO, B)
- Programas para fortalecer la marcha (USO EN SELECCIONADOS, B)
- Ortesis para el pie caído de pie y tobillo (USO EN SELECCIONADOS, B)
- La estimulación eléctrica funcional (FES) para el pie caído (USO EN SELECCIONADOS, B, C)
Otros:
- Los enfoques terapéuticos específicos (Bobath, aprendizaje motor, mixta) (NO SE RECOMIENDA ENFOQUES, A)
Recursos desconocidos en vigor:
Para la extremidad superior
- Férula, ortesis para la función de miembro superior (no recomendado, B, C)
Para la extremidad inferior:
- Dispositivos para la marcha a pie (RECOMENDADO, B, C)
- Intervenciones para la apraxia motora (sin especificar)
- Posicionamiento y por el que se sienta (RECOMENDADO, B, C)
Otros:
- Intervenciones para el campo de discapacidad visual o discapacidad sensorial (NO MENCIONADOS O USO DE SELECCIONADOS, B, C)
- Acupuntura (NO MENCIONADOS O USO DE SELECCIONADOS, B, C)
Musicoterapia (NO INDICA) -
Suscribirse a:
Entradas (Atom)